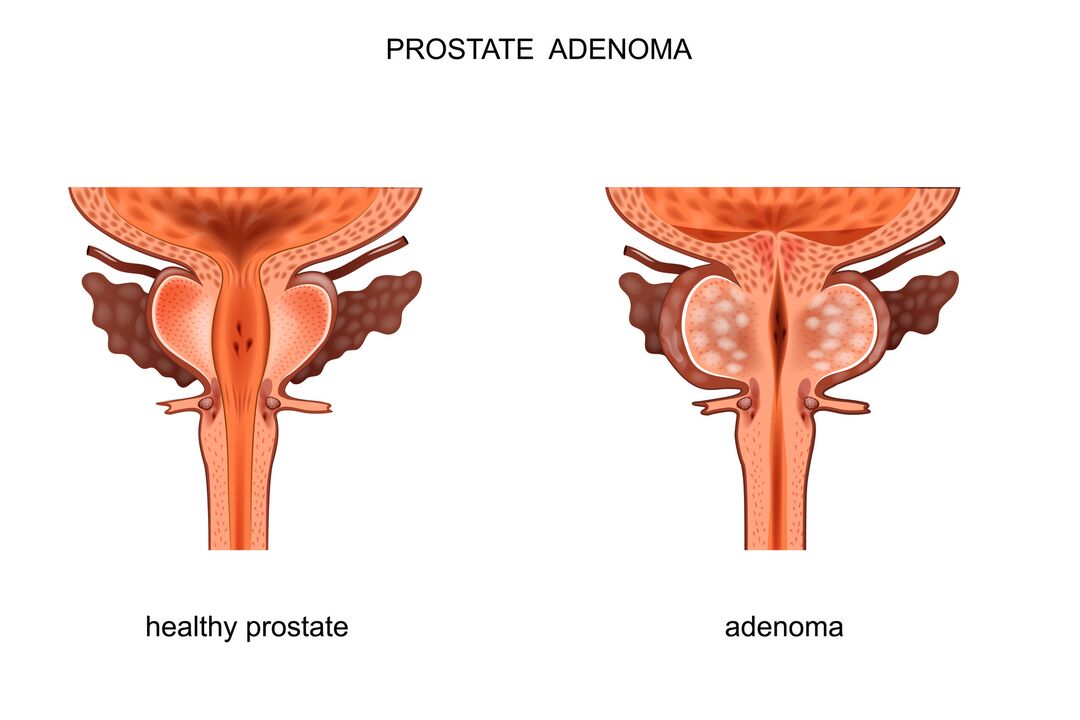
Eesnäärme adenoom, mida nimetatakse ka eesnäärme healoomuliseks hüperplaasiaks (BPH), on üle 40-aastastel meestel äärmiselt levinud. Selle haiguse korral toimub eesnäärme näärmekoe healoomuline kasv, mis võib põhjustada ureetra kokkusurumist, uriini väljavoolu rikkumist kusepõiest ja selle tagajärjel ebamugavust urineerimise ajal. Eesnäärme adenoom võib põhjustada ka tõsiseid põie- ja neeruprobleeme.
Selles artiklis uuritakse eesnäärme adenoomi põhjuseid ja sümptomeid, samuti selle haiguse diagnoosimise ja ravi tänapäevaseid meetodeid. Eesnäärme healoomulise hüperplaasia korral on palju tõhusaid ravimeetodeid, sealhulgas mitte ainult ravimiteraapia ja avatud kirurgia, vaid ka minimaalselt invasiivsed kirurgilised meetodid. Haiguse esimeste sümptomite ilmnemisel peate pöörduma arsti poole, kes võtab arvesse teie sümptomeid, hüperplaasia suurust, samuti teie üldist tervist ja pakub teile kõige optimaalsemat ravivõimalust.
Põhjused
Siiani pole päris selge, mis täpselt põhjustab eesnäärme suurenemist. Selle põhjuseks võib olla aga suguhormoonide tasakaalu muutus meessoost kehas. Mehed toodavad kogu elu nii testosterooni, meessuguhormooni kui ka väikestes kogustes östrogeeni, naissuguhormooni. Keha vananedes väheneb aktiivse testosterooni kogus veres, samal ajal kui östrogeeni kogus jääb umbes samale tasemele. Uuringud on näidanud, et suurem osa eesnäärmesse sisenevast östrogeenist võib suurendada eesnäärmerakkude kasvu kiirendavate ainete aktiivsust.

Teine teooria osutab teise meessuguhormooni - dihüdrotestosterooni - rollile, mis on oluline eesnäärme arenguks ja kasvuks nooremas eas. Mõned uuringud on näidanud, et isegi kui testosterooni tase veres hakkab langema, on eesnäärmes endiselt kõrge dihüdrotestosterooni tase, mis võib eesnäärme rakke kasvu jätkata.
Eesnääre asub otse põie all. Kusejuha (või kusiti), mis juhib põie uriini, jookseb läbi eesnäärme keskosa. Selle anatoomilise struktuuri tõttu suudab suurenenud eesnääre blokeerida uriini väljavoolu.
Laienenud eesnäärme riskitegurid võivad olla:
- Vanus. Alla 40-aastastel meestel on eesnäärme suurenemise sümptomid harva. Umbes 30% meestest kogevad 60-aastaselt kergeid sümptomeid ja 80-aastaselt umbes 50% meestest.
- BPH olemasolu sugulastel. Kui teie veresugulastel, näiteks isal või vennal, on probleeme eesnäärmega, siis see tähendab, et teil võib olla ka suurem risk eesnäärme hüperplaasia tekkeks.
- Muud meditsiinilised seisundid, nagu diabeet, südame-veresoonkonna haigused ja erektsioonihäired. Uuringud näitavad, et diabeet, erektsioonihäired ning südame- ja veresoontehaigused võivad mõnel juhul suurendada BPH tekkimise riski.
- Elustiil. Ülekaalulisus suurendab BPH riski ja füüsiline koormus võib seda riski vähendada.
Kuid ühegi ülaltoodud teguri olemasolu ei ole põhjus arvata, et teil tekib kindlasti eesnäärme adenoom.
Sümptomid
Erinevate eesnäärme adenoomiga inimeste sümptomite raskusaste on erinev.
BPH levinumad nähud ja sümptomid on:
- sagedane või tungiv tung urineerida.
- öösel urineerimise sageduse suurenemine (noktuuria).
- võimetus täielikult tühjendada. põis.
- uriini jääkmahu olemasolu põies.
- nõrk uriinivoog või vahelduv peatumine urineerimisel.
- urineerimise alustamise raskused.
- uriini leke urineerimise lõpus.
- sagedased kuseteede infektsioonid.
- täielik võimetus urineerida (anuuria).
- vere olemasolu uriinis (hematuria).
Tasub teada, et eesnäärme suurus ei pruugi tingimata määrata teie sümptomite raskust. Mõnel kergelt suurenenud eesnäärmega mehel võivad olla rasked sümptomid, teistel meestel, isegi eesnäärme väga suurenenud korral, võivad olla kerged sümptomid. Peaaegu kõigil patsientidel on sümptomite järkjärguline süvenemine aja jooksul. On äärmiselt haruldane, kui sümptomid stabiliseeruvad või isegi paranevad aja jooksul.
Diagnostika
Kui kahtlustate BPH-d, küsib arst üksikasjalikke küsimusi teie sümptomite kohta ja teeb füüsilise eksami. See algfaas võib hõlmata järgmist:
- Uuring haiguse sümptomite ja riskifaktorite väljaselgitamiseks.
- Rektaalne digitaalne uuring. Eesnäärme suuruse ja kuju hindamiseks peab arst sisestama sõrme pärasoolde. See uuring on äärmiselt informatiivne, võimaldades teil teha esialgse järelduse eesnäärme seisundi kohta.
- Uriini analüüs. Uriiniproovi analüüsimine võib aidata välistada infektsiooni või muud seisundid, mis võivad põhjustada sarnaseid sümptomeid.
- Vereanalüüsi. Vereanalüüsi tulemused võivad viidata neeruprobleemidele.
- Eesnäärmespetsiifilise antigeeni (PSA) vereanalüüs. PSA on valk, mida toodab ainult eesnäärmekude. Kui eesnääre on terve, leitakse veres väga vähe PSA-d. Testi saab teha laboris, haiglas või arsti kabinetis. Spetsiaalset väljaõpet pole vaja. PSA taseme kiire tõus võib olla märk eesnäärmekoe kiirest kasvust. BPH on üks PSA kõrge taseme võimalikest põhjustest. Eesnäärmepõletik ehk prostatiit on veel üks kõrge PSA taseme põhjus.
Pärast esmast uuringut ja vajalikke uuringuid võib arst soovitada BPH kinnitamiseks ja muude seisundite välistamiseks täiendavaid uuringuid. Need testid võivad hõlmata järgmist:
- Urodünaamiline uuring. Selles uuringus urineerib patsient spetsiaalse aparaadi külge kinnitatud anumasse, mis mõõdab urineerimise ajal voolu jõudu ja mahtu. Testitulemused aitavad teil jälgida haiguse kulgu, määrates kindlaks, kas teie seisund paraneb või halveneb.
- Uriini koguse jäägi test. See test näitab, kas saate põie täielikult tühjendada. Testi saab teha ultraheliuuringu abil või sisestades kateetri põide pärast seda, kui olete urineerinud, et mõõta, kui palju uriini on põies alles.
- 24-tunnise urineerimispäeviku pidamine. Uriinisageduse ja uriini koguse registreerimine võib olla eriti kasulik, kui üle kolmandiku urineerimisest toimub öösel.
- Transrektaalne ultraheliuuring. Sellisel juhul sisestatakse eesnäärme suuruse mõõtmiseks ja eesnäärme seisundi hindamiseks pärasoole ultraheliuuring.
- Kusepõie uurimine (tsüstoskoopia). Selle testi käigus sisestatakse ureetrasse painduv kateeter, mille otsas on kaamera (tsüstoskoop), mis võimaldab arstil näha ureetra ja põie sisemust.
- Eesnäärme biopsia. Eesnäärmevähi välistamiseks võib osutuda vajalikuks võtta eesnäärmekoe proovid.
Ravi
BPH-l on palju erinevaid ravivõimalusi. Teie ja teie arst peavad koos otsustama, milline ravi on teie jaoks parim. Mõnikord töötab kõige paremini erinevate raviviiside kombinatsioon. Kerged BPH juhtumid ei pruugi ravi vajada.
BPH peamised ravimeetodid on:
- Haiguse kulgu aktiivne jälgimine.
- Narkoteraapia.
- Minimaalselt invasiivne operatsioon.
- Kirurgilised sekkumised.
- Aktiivne jälgimine.
Kui teie arst valib selle võimaluse, jälgitakse teie meditsiinilist seisundit hoolikalt ilma ravimite või operatsioonita. Veelgi enam, teid kontrollitakse igal aastal. Kui sümptomid halvenevad või tekivad uued sümptomid, võib arst soovitada teil alustada aktiivset ravi. Kergete sümptomitega mehed võivad olla head kandidaadid aktiivseks jälgimiseks. Head kandidaadid on ka kergete sümptomitega mehed, kes neid ei häiri.
Selle lähenemise eeliseks on see, et kõrvaltoimeid pole, kuid on olemas võimalus, et hiljem on sümptomite vähendamine raskem.
Meditsiiniline teraapia
Alfa blokaatorid
Alfa blokaatorid on ravimid, mis lõdvestavad kusiti, eesnäärme ja põie lihaseid. Need parandavad uriini voolu ja vähendavad BPH sümptomeid, mõjutamata eesnäärme suurust. Alfa blokaatorite hulka kuuluvad alfusosiin, terasosiin, doksasosiin ja tamsulosiin.
Alfablokaatorite üks eeliseid on see, et nad hakkavad tööle kohe pärast nende võtmist. Kõrvaltoimete hulka võivad kuuluda pearinglus, väsimus ja ejakulatsiooniprobleemid.
Mõõduka kuni raske BPH-ga mehed ja nende sümptomite pärast mures olevad mehed on head kandidaadid alfablokaatorravi alustamiseks.
5-alfa reduktaasi inhibiitorid
5-alfa-reduktaasi inhibiitorid on ravimid, mis blokeerivad dihüdrotestosterooni tootmist - meessuguhormooni, mis võib eesnäärmes koguneda ja põhjustada selle kasvu. Need ravimid vähendavad eesnäärme suurust ja suurendavad uriini väljavoolu. Nende ravimite hulka kuuluvad finasteriid ja dutasteriid.
Need ravimid vähendavad oluliselt BPH komplikatsioonide riski. Samuti on vähem tõenäoline, et vajate tulevikus operatsiooni. Kõrvaltoimete hulka kuuluvad erektsioonihäired ja libiido langus (sugutung). Kuid haiguse sümptomite kordumise vältimiseks peate jätkama pillide võtmist.
Kombineeritud ravi
Kombineeritud ravis kasutatakse alfa-blokaatoreid ja 5-alfa-reduktaasi inhibiitoreid koos. Võimalikud ravimikombinatsioonid hõlmavad finasteriidi ja doksasosiini või dutasteriidi ja tamsulosiini. Kui teil on üliaktiivse põie sümptomeid, võib uroloog välja kirjutada ka alfablokaatorite ja muskariiniretseptorite blokaatorite kombinatsiooni. Üliaktiivse põie korral tõmbuvad põie lihased kontrollimatult kokku ja põhjustavad suurenenud urineerimissagedust, ootamatut tungi urineerida ja kusepidamatust. Antimuskariinsed ravimid on ravimid, mis lõõgastavad põie lihaseid.
Kombineeritud ravi parandab oluliselt sümptomeid ja hoiab ära BPH süvenemise. Tasub siiski meeles pidada, et iga ravim võib põhjustada kõrvaltoimeid. Kahe ravimi kasutamisel võib teil olla rohkem kõrvaltoimeid, kui võtaksite ainult ühte ravimit.
Alternatiivsed ravimeetodid
Tervishoiutöötajad ei soovita iseravimist, traditsioonilise meditsiini kasutamist ega ravi erinevate ravimtaimedega (taimne ravim). Paljud uuringud näitavad, et sellise ravi kasutamine ei ole efektiivne ja mõnel juhul võib see põhjustada korvamatut kahju. Lisaks ei läbida ravimtaimed ja toidulisandid (toidulisandid) sama testimisprotsessi kui ravimid. Seetõttu võib käsimüügis sisalduvate toidulisandite kvaliteet ja puhtus olla erinev.
Minimaalselt invasiivsed kirurgilised sekkumised
Minimaalselt invasiivsed sekkumised viiakse läbi minimaalse anesteesia abil ja need viitavad kiiremale taastumisele. Üsna sageli saab protseduuri läbi viia otse arsti kabinetis või polikliinikus.
Koheselt sümptomite leevendamine on minimaalselt invasiivse operatsiooni suurim eelis. Paljud mehed kogevad pärast minimaalselt invasiivset operatsiooni paranenud uriini voolu ja põie kontrolli. Kui teil on urineerimisprobleeme, kuseteede obstruktsioon, põiekivid, veri uriinis, pärast tühjendamist põie jääkmaht põies või te pole ravimi toimet märganud, võib minimaalselt invasiivne sekkumine olla järgmine samm haigus.
Siiski tasub teada, et mis tahes kirurgilistel sekkumistel, sealhulgas minimaalselt invasiivsetel, on kõrvaltoimete oht, sealhulgas:
- Kuseteede infektsioonid.
- Veri uriinis.
- Põletustunne urineerimisel.
- Vajadus põie sagedamini tühjendada.
- Äkiline tung urineerida.
- Erektsioonihäired.
Minimaalselt invasiivsed kirurgia tehnikad hõlmavad järgmist:
- Ureetra eesnäärme tõus (või PUL-tehnika) - selle protseduuri jaoks kasutatakse eesnäärmes pisikesi implantaate spetsiaalse masina abil. Need implantaadid tõstavad ja hoiavad laienenud eesnääret kõrgemal ja selles asendis, kusjuures rõhk ureetrale väheneb ja uriini vool paraneb. Sellisel juhul ei toimu eesnäärmekoe hävitamist ega eemaldamist. PUL-i saab teha nii kohaliku kui ka üldanesteesiaga. Enamik patsiente märgib sümptomite paranemist 2 nädala jooksul. Mõnel juhul võib urineerimisel tekkida valu või põletustunne, veri uriinis või pidev tugev tung urineerida. Need kõrvaltoimed kaovad tavaliselt kahe kuni nelja nädala jooksul. Patsiendid, kellel on varem esinenud muid terviseprobleeme, või patsiendid, kellel on suur operatsioonirisk, võivad olla head eesnäärme ureetra kõrgenemise kandidaadid.
- Transuretraalne mikrolaineahju termoteraapia (või TUMT) - selles protseduuris kasutatakse eesnäärmekoe hävitamiseks mikrolaineahjusid. Esiteks sisestab arst kateetri läbi ureetra eesnäärmesse ja seejärel saadab kateetri sisse ehitatud radiaator mikrolaineahjusid eesnäärme valitud piirkondade soojendamiseks. Kuumus hävitab liigse eesnäärmekoe. See protseduur ei vaja tavaliselt anesteesiat ja kõrvaltoimete oht on minimaalne.
- Veeauru konvektsioonablatsioon (Rezum-ravi) eesnäärme patoloogia jaoks - selle protseduuri käigus kasutatakse soojusenergiat liigse eesnäärmekoe hävitamiseks. Samal ajal kuumutatakse steriilne vesi spetsiaalse kaasaskantava seadme sees temperatuuriks, mis on veidi üle keemistemperatuuri, kui see muutub auruks. Seejärel põhjustab see kuum aur rakkude kiiret surma. Ravi saab teha arsti kabinetis kohaliku tuimestusega. Pärast protseduuri võib teie uriinis olla mõnda aega veidi verd, samuti peate kateetrit mitu päeva kasutama. Valulik või sage urineerimine pärast protseduuri peaks mööduma umbes 3 nädala jooksul. Seksuaalsed kõrvaltoimed, näiteks erektsioonihäired, on ebatõenäolised.
Traditsioonilised kirurgilised protseduurid
Kirurgilised sekkumised koos eesnäärmekoe eemaldamisega viiakse läbi siis, kui muud ravimeetodid on ebaefektiivsed, äärmiselt väljendunud sümptomitega (näiteks kui urineerimine on täiesti võimatu). Need sisaldavad:
- Eesnäärme transuretraalne resektsioon (TURP)
TURP on BPH jaoks üks levinumaid protseduure. Selle operatsiooni käigus sisestab kirurg pärast anesteesia tegemist spetsiaalse õhukese instrumendi läbi peenise kõvakesta kusiti. Selle tööriista abil eemaldab arst liigse eesnäärmekoe. Pärast protseduuri peate tavaliselt kateetrit kasutama 1 kuni 2 päeva. Sellise ravi mõju kestab tavaliselt 15 aastat või kauem. Nagu igal teisel operatsioonil, on ka TURPil kõrvaltoimed ja sekkumisel kasutatav anesteesia kannab teatud ohtu. TURPi kõrvaltoimed võivad hõlmata retrograadset ejakulatsiooni, erektsioonihäireid, operatsioonijärgseid kuseteede infektsioone ja kusepidamatust. Täielik taastumine võtab aega 4 kuni 6 nädalat.
- Eesnäärme laser enukleatsioon
Selles protseduuris asetab kirurg peenise kaudu õhukese instrumendi ureetrasse. Instrumenti sisestatud laser hävitab eesnäärmekudet. Kuid nagu eesnäärme transuretraalse resektsiooni korral, pole sisselõikeid vaja. Laseri enukleatsioonist taastumine on väga kiire, kuid pärast seda võib mitme päeva jooksul uriinis olla verd ja urineerimine on sageli või valulik. See protseduur nõuab ka anesteesiat, mis on seotud teatud riskidega.
- Operatsioon eesnäärme eemaldamiseks
Praegu tehakse meestel BPH eesnäärme eemaldamiseks operatsioone äärmiselt harva ja kõigi teiste ravimeetodite ebaefektiivsus. Nende operatsioonidega kaasnevad märkimisväärsed riskid ja kõrvaltoimed, sealhulgas kuseteede häired, erektsioonihäired ja tõsised komplikatsioonid operatsiooni ajal.
Tüsistused
BPH õigeaegse arstiabi puudumine võib põhjustada tõsiseid tüsistusi, mille hulka kuuluvad:
- Äkiline ja täielik urineerimisvõimetus (uriinipeetus, anuuria). Selles seisundis võib olla vajalik sisestada kateeter põide, et uriin voolaks ülevoolavast põiest. Mõnel juhul võib uriinipeetuse vähendamiseks vaja minna ka operatsiooni.
- Kuseteede infektsioonid. Kusepõie täieliku tühjendamata jätmine võib suurendada kuseteede infektsioonide tekkimise ohtu.
- Kusepõie kivid. Kusepõie kivid tekivad ka seetõttu, et ei suudeta põit täielikult tühjendada. Kivid võivad põhjustada nakkusi, põie ärritust, verd uriinis ja uriini edasise voolu takistamist.
- Põie kahjustus. Mittetäieliku tühjendamise korral võib põis venida, mis aja jooksul viib selle lihaseina nõrgenemiseni. Seetõttu ei saa põis korralikult kokku tõmbuda, mis muudab tühjendamise veelgi keerulisemaks.
- Neerukahjustused. Uriini kinnipidamine võib põhjustada põies suurenenud rõhku ja uriini tagasivoolu neerudesse, mis võib otseselt neere kahjustada või suurendada nakkushaiguste tekkimise riski. Need tüsistused on äärmiselt tõsised ja võivad kesta kogu elu.
Enamikul suurenenud eesnäärmega meestel tekivad need tüsistused harva, kuid pidage meeles, et paljud komplikatsioonid, sealhulgas äge kusepeetus või neerukahjustused, võivad tõsiselt ohustada teie tervist ja elu. Haiguse sümptomite ilmnemisel peate viivitamatult pöörduma arsti poole.
Dieet ja eesnäärme adenoomi arengu ennetamine
Kahjuks pole usaldusväärset viisi eesnäärme adenoomi tekkimise vältimiseks, kuid kaalulangus ja õige toitumine, kui toidus on palju puu- ja köögivilju, võivad eesnäärme suurenemise kiirust vähendada. Selle põhjuseks võib olla asjaolu, et liigne rasvkude kehas võib tõsta hormoonide ja muude faktorite taset veres ning stimuleerida eesnäärme rakkude kasvu. Pidev kehaline aktiivsus aitab kontrollida ka kaalu ja hormoonide taset, vähendades seeläbi eesnäärme adenoomi tekkimise riski.


























